Jak nadmierna masa ciała prowadzi do insulinooporności
Insulinooporność może dotyczyć osób w każdym wieku. Szczególnie narażone na nią są osoby z nadmierną masą ciała. Z czego to wynika?
Według WHO w 2016 roku 1,9 miliarda osób na świecie zmagało się z nadmierną masą ciała (nadwagą lub otyłością), co stanowi prawie 40% populacji dorosłych. W Polsce mniej więcej co czwarty dorosły jest otyły. Powszechnie występującą konsekwencją nadmiernej masy ciała jest właśnie insulinooporność.
Skąd się bierze zależność między nadmierną masą ciała a insulinoopornością? Jakie są inne przyczyny insulinooporności? Czy osoba o prawidłowej masie ciała też może zmagać się z insulinoopornością? Odpowiedzi na te pytania znajdziesz w poniższym artykule.
Ten artykuł jest kolejnym z cyklu Insulinooporność od A do Z. Do tej pory ukazały się artykuły:
- Insulinooporność - na czym polega i dlaczego jest niebezpieczna?
- Jakie objawy mogą wskazywać na insulinooporność?
- Diagnostyka insulinooporności i interpretacja wyników
- Co dalej z wykrytą insulinoopornością?
- Odpowiednia dieta w insulinooporności - część 1
- Odpowiednia dieta w insulinooporności - część 2
- Odpowiednia dieta w insulinooporności - część 3
Jak nadmierna masa ciała sprzyja insulinooporności?
Nie zawsze osoby z nadwagą lub otyłością będą zmagać się z insulinoopornością, ale większość pacjentów z insulinoopornością ma nadmierną masę ciała. Insulinooporności sprzyja szczególnie tkanka tłuszczowa zgromadzona w okolicy brzusznej - wisceralna (trzewna) tkanka tłuszczowa. Charakteryzuje się obfitym unerwieniem i unaczynieniem. Możesz ją sobie wyobrazić jako oddzielny narząd, bo trochę tak się zachowuje! Stanowi ona niezależny i najważniejszy czynnik ryzyka wystąpienia oporności na insulinę.
Spróbujmy przeanalizować krok po kroku, co się dzieje, kiedy przybieramy na wadze.
Kiedy zjadamy więcej, niż nasz organizm potrzebuje, nadmiar energii akumulowany jest w tkance tłuszczowej. Tkanka tłuszczowa zbudowana jest z adipocytów - komórek tłuszczowych. Początkowo w stanie nadmiaru energii zaczynają się powiększać, tak żeby pomieścić zapasy. Ale ich możliwości rozrostu są ograniczone.
Gdy adipocytów jest za mało, żeby „upchnąć” cały materiał zapasowy, produkowane są nowe komórki tłuszczowe, które znów pakują w siebie ile mogą. Jednak i ten proces nie może trwać w nieskończoność.
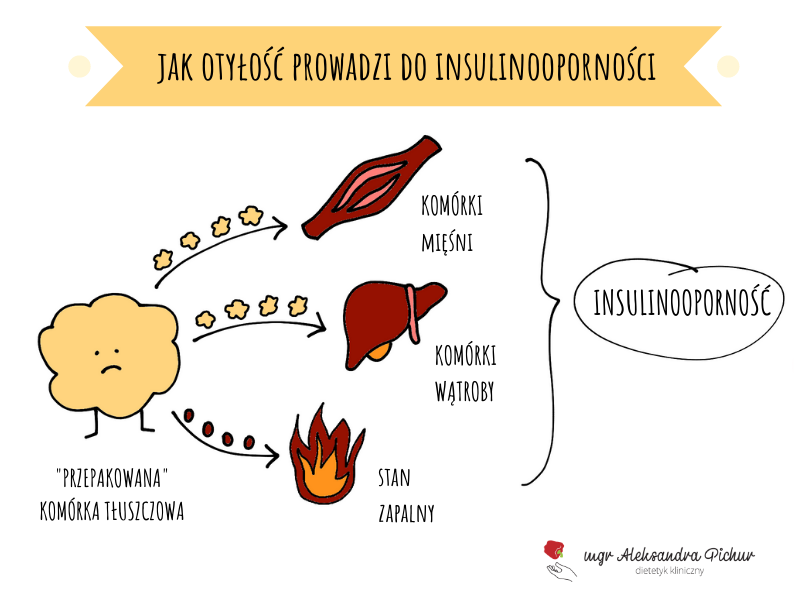
W pewnym momencie tkanka tłuszczowa, już pomnożona i rozrośnięta, przestaje radzić sobie sama. Wtedy zaczyna wysyłać wolne kwasy tłuszczowe do krwi, a stamtąd przedostają się one do komórek wątroby i mięśni.
Łatwo się domyślić, że wątroba i mięśnie nie są przystosowane do gromadzenia tłuszczu. Niestety nie mają wyjścia! Niesie to za sobą negatywne konsekwencje - komórki mięśni i wątroby zaczynają słabiej reagować na polecenia insuliny, a więc… stają się insulinooporne.
Na tym się nie kończy. Poza wysyłaniem tłuszczu do wątroby i mięśni, przerośnięta tkanka tłuszczowa powoduje jeszcze więcej zamieszania. Staje się źródłem stanu zapalnego, ponieważ produkuje związki prozapalne. Nasila to oporność na insulinę zarówno tkanki tłuszczowej jak i innych tkanek.
W prawidłowych warunkach tkanka tłuszczowa produkuje pewne związki, nazywane adipokinami. Mają one wpływ między innymi na wrażliwość na insulinę - część z nich ją zwiększa, część osłabia. W insulinooporności zachwiana zostaje równowaga między adipokinami działającymi przeciwstawnie.
Warto przy tej okazji wspomnieć o szczególnej adipokinie - leptynie. Jest ona produkowana przez tkankę tłuszczową po spożyciu posiłku i pobudza w mózgu ośrodek sytości. Jeśli tkanki tłuszczowej w organizmie mamy sporo, ilość wydzielanej leptyny również jest większa. Mogłoby się wydawać, że dzięki temu będziemy szybciej odczuwać sytość. Jednak kiedy taki stan utrzymuje się przez dłuższy czas, ośrodek sytości w mózgu zaczyna gorzej reagować na leptynę. W konsekwencji - potrzebujemy zjeść więcej, żeby poczuć się najedzonymi. To sprzyja dalszemu przybieraniu na wadze i nasilaniu insulinooporności.
Insulinooporność przy prawidłowej masie ciała
Insulinooporność najczęściej towarzyszy nadwadze i otyłości, ale może występować także u osób z prawidłową masą ciała. W takim wypadku wynika zazwyczaj z innych chorób lub predyspozycji genetycznych.
Do wystąpienia insulinooporności u osób szczupłych przyczyniają się:
- zespół policystycznych jajników (PCOS) - który może też być wywoływany przez insulinooporność,
- hiperprolaktynemia,
- choroby tarczycy,
- pierwotna nadczynność przytarczyc.
Insulinooporność może występować także przy chorobie Cushinga i akromegalii, jednak zwykle masa ciała jest wtedy wyższa niż prawidłowa.
Z czynników żywieniowych insulinooporności sprzyja przede wszystkim dodatni bilans energetyczny diety, czyli kiedy zjadamy więcej niż nam potrzeba. Prowadzi to bezpośrednio do nadwagi i otyłości, a o tym co się dzieje dalej - wiesz już z poprzedniej części artykułu.
Jednak nawet przy prawidłowej masie ciała, braku predyspozycji genetycznych i nie mając żadnej z wyżej wymienionych chorób, możesz "zapracować" sobie na insulinooporność - prowadząc niezdrowy styl życia. Co się na niego składa?
- duże spożycie żywności wysokoprzetworzonej: wyrobów cukierniczych, słonych przekąsek, żywności typu fast-food,
- duże spożycie produktów o wysokim indeksie glikemicznym - szczegółowe informacje na temat indeksu znajdziesz w artykule Indeks glikemiczny - wskaźnik, który naprawdę warto znać,
- siedzący tryb życia, niski poziom aktywności fizycznej,
- palenie tytoniu,
- stres emocjonalny, szczególnie długotrwały,
- nieprawidłowa ilość snu.
Warto zapamiętać!
Insulinooporność najczęściej występuje u osób z nadmierną masą ciała i jest po prostu jej konsekwencją.
Szczególnie sprzyja insulinooporności otyłość brzuszna, typu jabłko. Tkanka tłuszczowa zgromadzona w tej okolicy przyczynia się do insulinooporności na kilka sposobów:
- wysyła wolne kwasy tłuszczowe do krwi, a stamtąd do mięśni i wątroby, które w efekcie stają się insulinooporne,
- powoduje stan zapalny w organizmie,
- niewłaściwie produkuje adipokiny, które mają udział m.in. w regulowaniu wrażliwości na insulinę i odczuwaniu sytości.
Insulinooporność przy prawidłowej masie ciała wynika zwykle z predyspozycji genetycznych lub współistnienia innych chorób (PCOS, hiperprolaktynemii, chorób tarczycy).
Nieprawidłowy styl życia również może przyczyniać się do insulinooporności. Składają się na niego niewłaściwe nawyki żywieniowe, niski poziom aktywności fizycznej, stres, palenie papierosów, nieodpowiednia ilość snu.
Piśmiennictwo
- https://www.who.int/news-room/fact-sheets/detail/obesity-and-overweight
- https://www.indexmundi.com/map/?t=0&v=2228&r=eu&l=en
- Napiórkowska L., Franek E.: Insulinooporność a stan przedcukrzycowy. Post N Med 2017, XXX, 02, 84-88
- Suliburska J., Kuśnierek J., Czynniki żywieniowe i pozażywieniowe w rozwoju insulinoopornośći. Forum Zaburzeń Metabolicznych 2010, tom 1, nr 3, 177–183
- Stolińska-Fiedorowicz H.: Insulinooporność : leczenie dietą : 140 przepisów. Wydawnictwo Zwierciadło 2018. ISBN : 9788381320481
- Słoma M., Szeja N.: Wpływ antocyjanów na insulinooporność. Forum Zaburzeń Metabolicznych, 2018, 9, 4, 175–181
- Sampath Kumar A., Maiya A., Shastry B. i wsp.: Exercise and insulin resistance in type 2 diabetes mellitus: A systematic review and meta-analysis. Annals of Physical and Rehabilitation Medicine, 2019, 62, 98–103
- Matulewicz N., Karczewska-Kupczewska M.: Insulinoopornośc a przewlekła reakcja zapalna. Postepy Hig Med Dosw, 2016, 70, 1245-1257
- Kozak-Nurczyk P. K, Nurczyk K, Prystupa A, Szcześniak G, Panasiuk L. Wpływ tkanki tłuszczowej i wybranych adipokin na insulinooporność oraz rozwój cukrzycy typu 2. Med Og Nauk Zdr. 2018, 24(4), 210–213
- Brown A., Walker M.: Genetics of Insulin Resistance and the Metabolic Syndrome. Curr Cardiol Rep, 2016, 18, 75, 1-8
- Samuel V., Shulman G.: The pathogenesis of insulin resistance: integrating signaling pathways and substrate flux. J Clin Invest, 2016, 126, 1, 12-22
- Beale E.: Insuling Signaling And Insulin Resistance. J Investig Med, 2013, 61, 1, 11-14
- Glass C., Olefsky J.: Inflammation and Lipid Signaling in the Etiology of Insulin Resistance. Cell Metab, 2012, 15, 5, 635-645
- Kucharska A., Burakowska I., Wronka L. i wsp.: Skład ciała a profil lipidowy chorych na nadciśnienie tętnicze. Pielęgniarstwo Polskie 2016, 1 (59), 61-65
- Janczy A., Małgorzewicz S.: Skuteczność diety redukcyjnej u pacjentek z chorobą Hashimoto. Forum Zaburzeń Metabolicznych 2015, 3, 112–117
- Rogowicz-Frontczak A., Majchrzak A., Zozulińska-Ziółkiewicz D.: Insulin resistance in endocrine disorders — treatment options. Endokrynol Pol, 2017; 68, 3, 334–342
- Gierach M., Gierach J., Junik R.: Insulin resistance and thyroid disorders. Endokrynol Pol, 2014, 65, 1, 70–76
- Musiałowska D.: Insulinooporność: zdrowa dieta i zdrowe życie. Wydawnictwo JK, 2017. ISBN : 9788372296863
-
Musiałowska D., Słoma M.: Vademecum. Zbiór najczęściej zadawanych pytań na grupach wsparcia dla insulinoopornych. Fundacja insulinooporność - zdrowa dieta i zdrowe życie.


